Hormone
Welche Laborwerte in der Perimenopause wirklich wichtig sind — und was dein Arzt oft nicht testet
05. Mai 2026 · Von Dr. B.J. Huber · 12 Min. Lesezeit
Deine Blutwerte sind unauffällig, sagt dein Arzt. Alles im Normalbereich. Aber du schläfst schlecht, bist ständig erschöpft, dein Kopf fühlt sich an wie in Watte gepackt, und du nimmst zu, obwohl sich nichts an deiner Ernährung verändert hat. Klingt das vertraut?
Das Problem liegt selten darin, dass nichts getestet wird. Es liegt daran, was getestet wird. In der Perimenopause verliert dein Körper seinen metabolischen Schutzschild: Östrogen. Es reguliert Insulinsensitivität, Entzündungskontrolle, Schilddrüsenfunktion, Fettstoffwechsel und Knochenaufbau gleichzeitig. Fällt dieser Schutz weg, geraten mehrere Systeme gleichzeitig aus dem Gleichgewicht. Aber das Standard-Blutbild, das die meisten Frauen bekommen, bildet diese Veränderungen nicht ab.
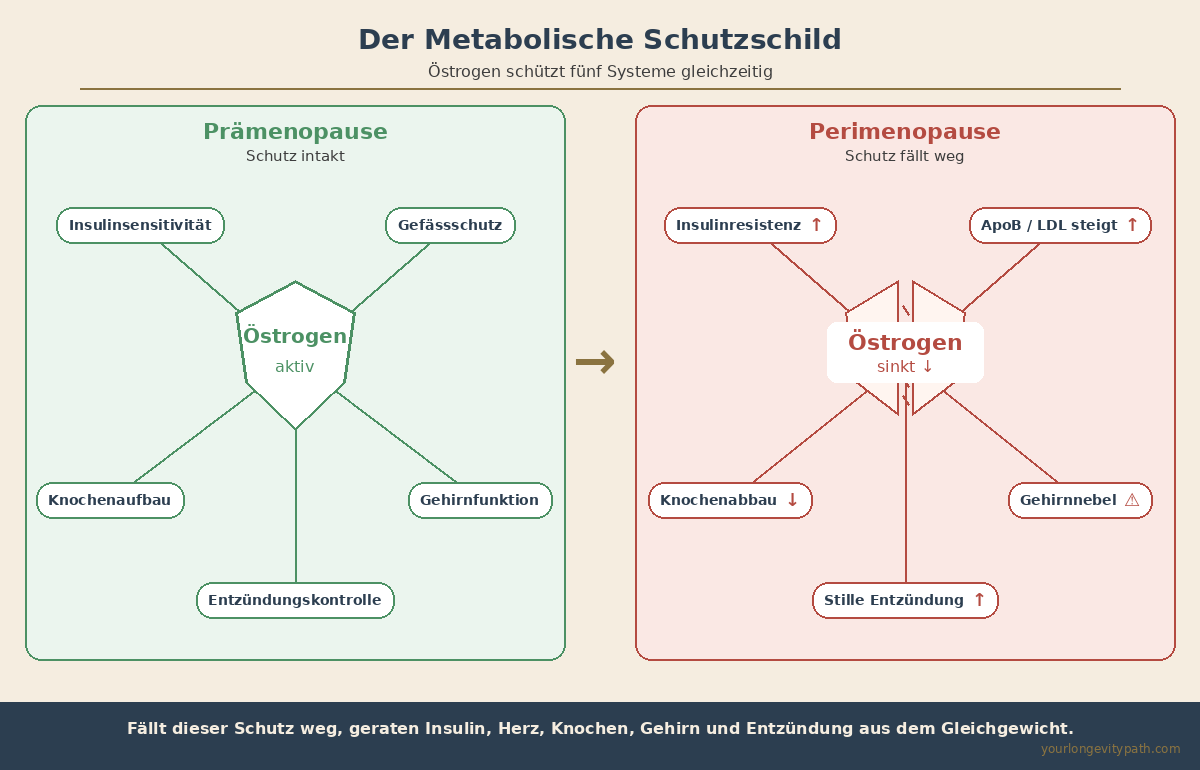
- Ein Standard-Hormonpanel (FSH, Östradiol) bildet nur einen Bruchteil der metabolischen Veränderungen in der Perimenopause ab. Nüchterninsulin, ApoB, hs-CRP und freies T3 sind oft aussagekräftiger.
- Postmenopausale Frauen zeigen 42 % höhere postprandiale Glukosespitzen und ungünstigere CGM-Profile als prämenopausale Frauen (ZOE PREDICT Studie, n = 1002).
- “Normalbereich” bedeutet statistisch unauffällig, nicht optimal. Ein Ferritin von 15 ng/ml gilt als normal, liegt aber weit unter dem funktionellen Optimum von 50–100 ng/ml.
Warum reicht ein Standard-Blutbild in der Perimenopause nicht aus?
Ein Standard-Hormonpanel testet FSH und Östradiol. Diese Werte schwanken in der Perimenopause aber so stark, dass ein einzelner Messpunkt wenig aussagt. Gleichzeitig erfasst dieses Panel nicht die metabolischen, entzündlichen und endokrinen Verschiebungen, die den Beschwerden oft zugrunde liegen.
FSH und Östradiol bestätigen, dass du dich in der hormonellen Umstellung befindest. Mehr nicht. Ein FSH über 25 IU/L am Zyklustag 2–5 kann den ovariellen Übergang unterstützen, aber der Wert schwankt von Monat zu Monat erheblich. Östradiol kann in der Perimenopause niedrig, normal oder sogar überschiessend hoch sein (Prior, 2023).
Was dieses Panel nicht zeigt: ob dein Insulinstoffwechsel kippt, ob ApoB-tragende Lipoproteine deine Gefässe schädigen, ob deine Schilddrüse die Symptome mitverursacht, ob stille Entzündungen bereits dein kardiovaskuläres Risiko erhöhen, ob dein Eisenspeicher die Erschöpfung erklärt. Genau dort liegen in der Perimenopause aber die grössten Hebel.
Das liegt am System, nicht am Arzt. Die Akutmedizin ist darauf ausgelegt, Krankheit zu erkennen, nicht Funktion zu optimieren. Referenzbereiche zeigen, was in einer Bevölkerung häufig ist, nicht was für dich gesundheitlich optimal wäre. Die Folge: Du fühlst dich schlecht, dein Arzt sagt “alles normal”, und du fragst dich, ob es an dir liegt. Liegt es nicht. Es liegt am Panel.
Welche Laborwerte zeigen frühe Stoffwechselveränderungen?
Nüchterninsulin und HbA1c erfassen eine Insulinresistenz oft Jahre bevor der Nüchternblutzucker auffällig wird. In der Perimenopause steigt das Risiko für Insulinresistenz, weil Östrogen die Insulinsensitivität direkt moduliert und dieser Schutzeffekt mit sinkendem Östrogenspiegel nachlässt.
Die ZOE PREDICT Studie untersuchte über 1000 Frauen mit kontinuierlicher Glukosemessung (CGM) und zeigte: Postmenopausale Frauen hatten 42 % höhere postprandiale Glukosespitzen, 6 % höhere Nüchternglukose und 5 % höhere HbA1c-Werte als prämenopausale Frauen. Dazu kamen ungünstigere CGM-Profile (höhere glykämische Variabilität, weniger Zeit im Zielbereich) und erhöhte Entzündungsmarker (Bermingham et al., 2022). Das klingt abstrakt, verschiebt aber das kardiovaskuläre Risikoprofil messbar.
Die SWAN-Studie bestätigte: Höhere Nüchterninsulinwerte in der frühen Perimenopause sagten ein früheres Einsetzen und eine längere Dauer vasomotorischer Symptome voraus. Insulin war dabei ein stärkerer Prädiktor als der BMI (El Khoudary et al., 2025).
Was testen lassen:
- Nüchterninsulin: Der früheste Marker für Insulinresistenz. Funktioneller Optimalbereich: unter 5–7 µIU/ml. Viele Labore melden erst ab 25 µIU/ml als auffällig.
- HbA1c: Langzeit-Blutzucker über 2–3 Monate. Funktionell optimal: 4,8–5,3 %. Der Normbereich reicht bis 5,7 %, was aus Longevity-Perspektive bereits zu hoch ist.
- HOMA-IR: Berechnet aus Nüchterninsulin und Nüchternglukose (Insulin × Glukose / 405 bei Glukose in mg/dl; Teiler 22,5 bei Glukose in mmol/l). Unter 1,0 ist optimal, über 2,5 spricht für manifeste Insulinresistenz. Wichtig: Die meisten Labore weisen diesen Wert nicht automatisch aus. Du kannst ihn selbst berechnen.
Warum steigt das Herzrisiko in der Perimenopause so stark an?
Östrogen schützt die Gefässe über mehrere Mechanismen: Es hält LDL niedrig, wirkt antiinflammatorisch auf die Gefässwände und fördert die Stickstoffmonoxid-Produktion (Gefässerweiterung). Wenn dieser Schutz wegfällt, steigen LDL, ApoB und Entzündungsmarker innerhalb weniger Jahre sprunghaft an.
Die SWAN-Studie dokumentierte, dass sich in einem 1-Jahres-Fenster um die letzte Menstruation Gesamtcholesterin, LDL und Apolipoprotein B sprunghaft erhöhen (El Khoudary et al., 2019). Auf dem ESC-Kongress 2024 wurde gezeigt, dass diese Veränderungen bereits in der Perimenopause beginnen, nicht erst nach der Menopause.
ApoB (Apolipoprotein B) verdient dabei besondere Aufmerksamkeit. Jedes atherogene Lipoproteinpartikel (LDL, VLDL, Lp(a)) trägt genau ein ApoB-Molekül. ApoB misst also die Anzahl potenziell schädlicher Partikel, nicht nur deren Cholesteringehalt. An über 500’000 Teilnehmern zeigte sich: Erhöhtes ApoB sagt das kardiovaskuläre Risiko unabhängig von LDL-Cholesterin voraus — und Frauen sind überproportional betroffen (Malhotra et al., 2024). Wer nur LDL testet, sieht die halbe Wahrheit.
Ridker et al. (2024) bestätigen das an 27’939 Frauen über 30 Jahre: hs-CRP war ein stärkerer Prädiktor für kardiovaskuläre Ereignisse als LDL-Cholesterin. Entzündung und Partikelzahl schlagen Cholesterinwert.
Was testen lassen:
- ApoB: Der Goldstandard für atherosklerotisches Risiko. Funktionell optimal: unter 80 mg/dl (bei vorhandenen Risikofaktoren unter 60 mg/dl). Wird selten routinemässig getestet, aber auf Anfrage von den meisten Laboren bestimmt.
- hs-CRP: Marker für systemische Entzündung. Funktionell optimal: unter 1,0 mg/l. Über 3,0 mg/l spricht für erhöhtes kardiovaskuläres Risiko.
- Lp(a): Genetisch determiniert, nicht veränderbar, aber wichtig zu kennen. Einmal im Leben testen reicht.
Warum wird die Schilddrüse in der Perimenopause so oft übersehen?
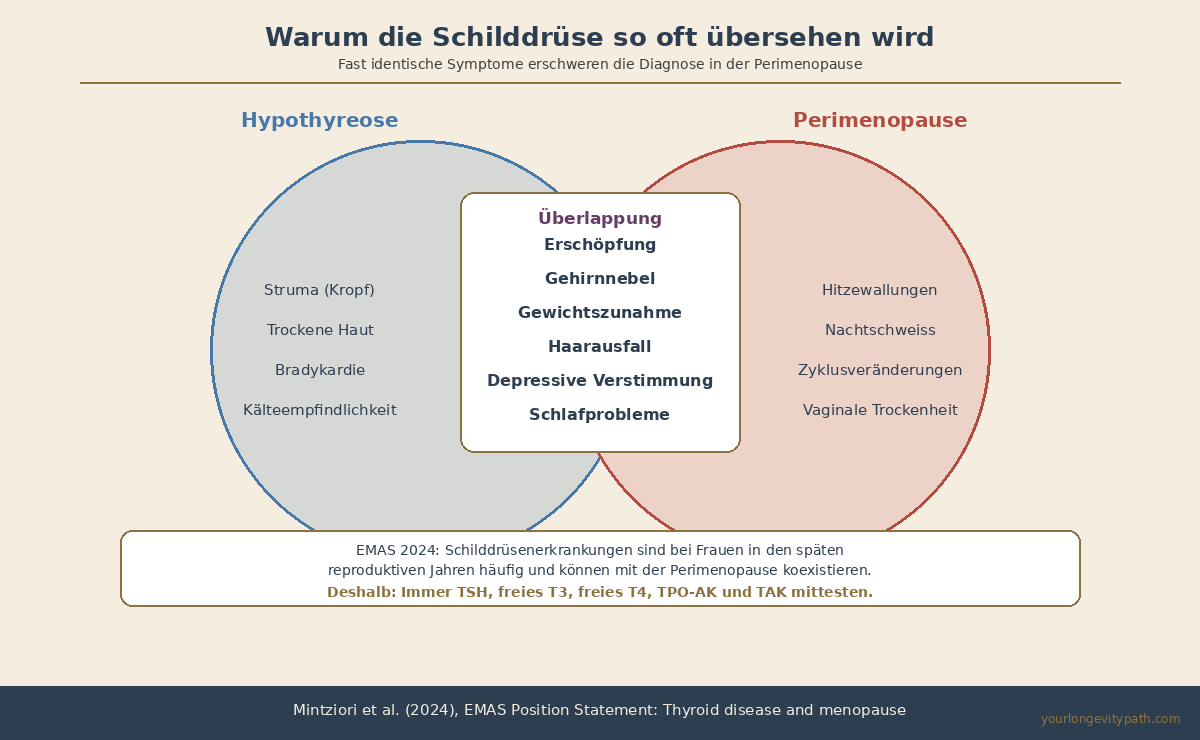
Schilddrüsenunterfunktion und Perimenopause teilen fast identische Symptome: Erschöpfung, Gewichtszunahme, Gehirnnebel, depressive Verstimmung, Haarausfall. Eine EMAS-Positionsstellungnahme von 2024 betont, dass Schilddrüsenerkrankungen bei Frauen in den späten reproduktiven Jahren häufig sind und mit der Perimenopause koexistieren können, was die Diagnostik erheblich erschwert (Mintziori et al., 2024).
Das Problem: Die meisten Ärzte testen nur TSH. Ein normaler TSH-Wert schliesst aber nicht aus, dass freies T3 (das aktive Schilddrüsenhormon) zu niedrig ist. In der Frühphase einer Hashimoto-Thyreoiditis kann die Schilddrüse noch genug Hormon produzieren, um TSH im Normbereich zu halten, aber Antikörper verursachen bereits Symptome. Bei Frauen ab 40 steigt das Risiko für Autoimmunthyreoiditis deutlich an, genau in dem Zeitfenster, in dem die Perimenopause beginnt.
Was testen lassen:
- TSH: Screening-Parameter, aber allein nicht ausreichend. Funktionell optimal: 1,0–2,5 mIU/l.
- Freies T3: Das biologisch aktive Schilddrüsenhormon. Wenn T3 niedrig ist, aber TSH normal, liegt eine Konversionsstörung vor.
- Freies T4: Die Vorstufe von T3. Zusammen mit T3 zeigt es, ob die Umwandlung funktioniert.
- TPO-Antikörper und TAK (Thyreoglobulin-Antikörper): Marker für Hashimoto-Thyreoiditis. Manche Frauen sind nur bei TAK positiv, deshalb beide testen.
Was verraten Eisenspeicher, Vitamin D und stille Entzündungen über dein Energielevel?
Ferritin zeigt den Eisenspeicher, der bei vielen Frauen um die 40 kritisch niedrig ist, aber im Standard-Blutbild oft nicht mitbestimmt wird. Vitamin D ist ein Schlüsselmarker für Knochengesundheit, Immunfunktion und Stimmung, der in der Perimenopause besonders an Bedeutung gewinnt.
In der Perimenopause können Zyklen kürzer und stärker werden, was die Eisenspeicher schneller leert. Ein Ferritin von 15 ng/ml gilt labormedizinisch als “normal”, liegt aber für Energieproduktion und kognitive Leistung deutlich unter dem funktionellen Optimum. Soppi (2018) zeigte, dass Eisenmangel ohne Anämie (also mit normalem Hämoglobin, aber niedrigem Ferritin) ein eigenständiges klinisches Bild erzeugt: Erschöpfung, Konzentrationsprobleme, Schlafstörungen, Haarausfall.
Was testen lassen:
- Ferritin: Eisenspeicher. Funktionell optimal: 50–100 ng/ml. Unter 30 ng/ml erklärt oft Erschöpfung und Haarausfall, auch wenn der Hämoglobin-Wert noch normal ist.
- 25-OH-Vitamin D: Funktionell optimal: 40–60 ng/ml. Vitamin-D-Mangel in der Perimenopause erhöht das Risiko für Insulinresistenz, Herz-Kreislauf-Erkrankungen und Depression (Lips et al., 2023).
- Homocystein: Marker für stille Entzündung und kardiovaskuläres/kognitives Risiko. Eng verknüpft mit dem B12/Folsäure-Stoffwechsel. Funktionell optimal: unter 8 µmol/l. Wie genau Entzündungen aus dem Darm ins Gehirn gelangen und dort Gehirnnebel verursachen, liest du hier.
Welche Hormone sollten über FSH und Östradiol hinaus getestet werden?
Progesteron fällt in der Perimenopause oft als erstes Hormon, Jahre bevor Östradiol deutlich sinkt. Dieser frühe Progesteronabfall erklärt Schlafstörungen, Angst und Zyklusveränderungen, die mit einem reinen FSH/Östradiol-Panel nicht erfasst werden, aber klinisch bereits erhebliche Auswirkungen haben.
Prior (2023) beschreibt, dass selbst bei perfekt normaler Zykluslänge die Progesteronspiegel in der Perimenopause niedriger sind als prämenopausal. Progesteron aktiviert GABA-Rezeptoren im Gehirn und wirkt dadurch natürlich sedierend und angstlösend. Sinkt es, fallen Schlafqualität und emotionale Stabilität oft gleichzeitig. Ein verkürzter Zyklus (unter 26 Tage) oder eine Lutealphase unter 10 Tagen sind häufig die ersten klinischen Zeichen. Eine randomisierte Phase-III-Studie zeigte, dass 300 mg orales mikronisiertes Progesteron die nächtlichen Hitzewallungen und Schlafstörungen in der Perimenopause signifikant verbesserte (Prior et al., 2023).
Testosteron sinkt in der Perimenopause kontinuierlich, weil die Eierstöcke ihre Produktion drosseln. Dieser schleichende Abfall erklärt den Verlust von Muskelmasse, Antrieb und Libido, den viele Frauen ab 40 bemerken, aber selten mit einem Hormondefizit in Verbindung bringen.
SHBG (Sexualhormon-bindendes Globulin) ist ein unterschätzter Marker, der Insulinresistenz und Hormonstatus gleichzeitig abbildet. Niedriges SHBG ist ein unabhängiger Risikofaktor für Typ-2-Diabetes, besonders bei postmenopausalen Frauen. Die SWAN-Studie zeigte, dass SHBG-Veränderungen über die Menopause hinweg das Diabetesrisiko vorhersagen (Kavanagh et al., 2024).
Was testen lassen:
- Progesteron (Lutealphase, Tag 19–21): Funktionell optimal: über 10 ng/ml in der Lutealphase. Serielle Messungen über 2–3 Zyklen sind aussagekräftiger als ein einzelner Wert.
- SHBG: Marker für Insulinresistenz und freies Testosteron. Niedriges SHBG bei gleichzeitig hohem Insulin deutet auf metabolisches Syndrom.
- Testosteron (gesamt und frei): Sinkt in der Perimenopause kontinuierlich. Betrifft Muskelmasse, Antrieb, Libido und Knochendichte.
- DHEA-S: Marker für Nebennierenreserve und biologisches Altern.
Normalbereich ist nicht Optimalbereich

Referenzbereiche in der Labormedizin bilden die statistische Verteilung einer Bevölkerung ab. Sie zeigen, was häufig ist, nicht was gesundheitlich optimal wäre. Dieser Unterschied ist in der Perimenopause besonders relevant, weil der Stoffwechsel sich in einem Übergangszustand befindet: Die Werte sind noch nicht pathologisch, aber die Symptome sind real.
| Biomarker | „Normal" (Schulmedizin) | Optimal (Longevity) | Warum das wichtig ist |
|---|---|---|---|
| Nüchterninsulin | < 25 µIU/ml | < 5–7 µIU/ml | Frühester Marker für Stoffwechsel-Aging |
| HbA1c | < 5,7 % | 4,8–5,3 % | Langzeit-Blutzucker, kardiovaskuläres Risiko |
| ApoB | < 130 mg/dl | < 80 mg/dl | Goldstandard Gefässrisiko, wichtiger als LDL |
| hs-CRP | < 5,0 mg/l | < 1,0 mg/l | Marker für Inflammaging und Herzrisiko |
| Ferritin | > 15 ng/ml | 50–100 ng/ml | Unter 30: Energie, Schlaf und Kognition leiden |
| TSH | 0,4–4,5 mIU/l | 1,0–2,5 mIU/l | Wohlbefinden vs. blosses Funktionieren |
| Vitamin D | > 20 ng/ml | 40–60 ng/ml | Knochen, Immunsystem, Stimmung, Insulin |
| Homocystein | < 15 µmol/l | < 8 µmol/l | Stille Entzündung, Herz- und Hirnrisiko |
Wer diese Veränderungen erst sieht, wenn sie im pathologischen Bereich liegen, hat das wichtigste Interventionsfenster verpasst.
Dein nächster Schritt

Diese Laborwerte kannst du bei deinem Hausarzt anfordern. Manche davon (Nüchterninsulin, ApoB, DHEA-S, freies T3, SHBG) sind keine Routine und müssen explizit verlangt werden. Andere (hs-CRP, Ferritin, Vitamin D) gehören eigentlich zum Standard, werden aber oft nicht mitbestimmt. HOMA-IR kannst du aus Nüchterninsulin und Nüchternglukose selbst berechnen.
Die Werte allein sind der Anfang. Was daraus folgt (welche Werte Priorität haben, wo dein individuelles Optimum liegt, welche Interventionen bei deinem Profil den grössten Hebel bieten), lässt sich nicht pauschal beantworten. Genau das machen wir im kostenlosen Erstgespräch.
Wissenschaftliche Quellen
- El Khoudary, S.R. et al. (2019). The menopause transition and women’s health at midlife: a progress report from the Study of Women’s Health Across the Nation (SWAN). Menopause, 26(10), 1213–1227. doi: 10.1097/GME.0000000000001424
- El Khoudary, S.R. et al. (2025). Insulin levels early in perimenopause inform vasomotor symptom incidence across the menopausal transition. J Clin Endocrinol Metab, dgaf699. doi: 10.1210/clinem/dgaf699
- Bermingham, K.M. et al. (2022). Menopause is associated with postprandial metabolism, metabolic health and lifestyle: The ZOE PREDICT study. eBioMedicine, 85, 104303. doi: 10.1016/j.ebiom.2022.104303
- Prior, J.C. et al. (2023). Oral micronized progesterone for perimenopausal night sweats and hot flushes: a Phase III Canada-wide randomized placebo-controlled 4 month trial. Sci Rep, 13, 9082. doi: 10.1038/s41598-023-35826-w
- Ridker, P.M. et al. (2024). Inflammation, Cholesterol, Lipoprotein(a), and 30-Year Cardiovascular Outcomes in Women. N Engl J Med, 391(22), 2087–2098. doi: 10.1056/NEJMoa2405182
- Malhotra, A. et al. (2024). Excess Apolipoprotein B and Cardiovascular Risk in Women and Men. JACC, 84(3), 272–284. doi: 10.1016/j.jacc.2024.03.423
- Kavanagh, K. et al. (2024). Longitudinal Changes in Sex Hormone Binding Globulin and Risk of Incident Diabetes: The SWAN Study. Diabetes Care, 47(4), 676–683. doi: 10.2337/dc23-1869
- Mintziori, G. et al. (2024). EMAS position statement: Thyroid disease and menopause. Maturitas, 185, 107991. doi: 10.1016/j.maturitas.2024.107991
- Soppi, E.T. (2018). Iron Deficiency Without Anemia — A Clinical Challenge. Clin Case Rep, 6(6), 1082–1086. doi: 10.1002/ccr3.1529
- Lips, P. et al. (2023). The role of vitamin D in menopausal women’s health. Front Physiol, 14, 1211896. doi: 10.3389/fphys.2023.1211896
- Park, J.M. & Lee, Y.J. (2020). Serum oestradiol levels are inversely associated with C-reactive protein levels in premenopausal women. J Int Med Res, 48(10). doi: 10.1177/0300060520961228
- European Society of Endocrinology (2025). Clinical practice guideline for evaluation and management of menopause and the perimenopause. Eur J Endocrinol, 193(4), G49–G91. doi: 10.1093/ejendo/lvae117
Welche Blutwerte verändern sich in der Perimenopause?
FSH steigt, Östradiol und Progesteron fallen. Gleichzeitig verschieben sich Nüchterninsulin, HbA1c, ApoB, hs-CRP, Ferritin und Schilddrüsenwerte. Diese erweiterten Marker zeigen metabolische und entzündliche Veränderungen, die ein Standard-Hormonpanel nicht erfasst.
Welche Laborwerte sollte ich in der Perimenopause testen lassen?
Über FSH und Östradiol hinaus: Nüchterninsulin und HbA1c (Insulinresistenz), ApoB (kardiovaskuläres Risiko), hs-CRP (stille Entzündung), Ferritin (Eisenspeicher), 25-OH-Vitamin D, freies T3 und TSH (Schilddrüse), Progesteron in der Lutealphase, SHBG und DHEA-S.
Warum sagt mein Arzt 'alles normal' obwohl ich mich schlecht fühle?
Referenzbereiche zeigen die statistische Mitte einer Bevölkerung, nicht den individuellen Optimalbereich. Die Akutmedizin sucht nach Krankheit, nicht nach Funktion. Ein Ferritin von 15 ng/ml ist 'nicht anämisch', aber für Energieproduktion und Kognition nachweislich zu niedrig.
Welche Biomarker zeigen wie schnell ich biologisch altere?
HbA1c, Nüchterninsulin, ApoB, hs-CRP und Vitamin D geben Aufschluss über kardiovaskuläres und metabolisches Risiko. Diese Marker sind in der Perimenopause besonders relevant, weil der Östrogenschutz für Herz, Knochen und Gehirn wegfällt.
Dieser Artikel dient ausschliesslich der Information und ersetzt keine ärztliche Beratung, Diagnose oder Behandlung. Bei gesundheitlichen Beschwerden wende dich bitte an eine qualifizierte medizinische Fachperson.