Hormone
Erschöpfung oder Burnout? Warum Frauen ab 40 die falsche Diagnose bekommen
26. Mai 2026 · Von Dr. B.J. Huber · 9 Min. Lesezeit
Du schläfst acht Stunden, stehst auf und fühlst dich, als hättest du gar nicht geschlafen. Am Nachmittag sinkt deine Konzentration, du vergisst Termine, die du sonst nie vergessen hättest. Dein Umfeld sagt: “Du brauchst eine Pause.” Deine Ärztin sagt: “Das klingt nach Burnout.” Und du denkst: Vielleicht haben sie recht.
Aber dann nimmst du dir frei, fährst eine Woche weg, und es wird nicht besser. Du schläfst zehn Stunden und wachst trotzdem erschlagen auf. Die Erschöpfung folgt dir, egal wie viel du ruhst. Das ist kein Burnout. Zumindest nicht nur.
Was viele Frauen zwischen 38 und 50 erleben, ist eine Überlagerung: Die Perimenopause destabilisiert die Stressachse, während gleichzeitig Berufs- und Familienbelastung auf dem Höhepunkt sind. Die Symptome sehen aus wie Burnout. Aber die Ursache liegt tiefer. Und solange niemand diese Ursache benennt, dreht sich die Erschöpfung im Kreis.
- Perimenopause und Burnout teilen fast identische Symptome (Erschöpfung, Schlafprobleme, Gehirnnebel, Reizbarkeit), werden aber unterschiedlich behandelt. Der entscheidende Unterschied: Hormonelle Erschöpfung bessert sich nicht durch Erholung allein.
- Sinkende Östrogenspiegel destabilisieren die HPA-Achse (Stressachse). Gleichzeitig fällt Allopregnanolone, ein Progesteron-Metabolit, der über GABA-Rezeptoren beruhigend wirkt. Die Folge: erhöhte Stressempfindlichkeit und gestörter Schlaf.
- In einer niederländischen Studie mit 9’942 Frauen hatten Frauen mit stärkeren Menopause-Symptomen eine 4,5-fach erhöhte Wahrscheinlichkeit für hohen Erholungsbedarf nach der Arbeit (Geerdinck et al., 2024).
- Frauen mit ADHS sind zusätzlich betroffen: Sinkende Östrogenspiegel verschlechtern die ohnehin eingeschränkte Dopaminfunktion, was Erschöpfung und Konzentrationsprobleme verstärkt.
Warum sieht die Perimenopause aus wie Burnout?
Perimenopause und Burnout betreffen die gleichen Systeme: Schlaf, Stressregulation, Konzentration und emotionale Belastbarkeit. Müdigkeit, Reizbarkeit, Gehirnnebel, Schlafstörungen, Überforderung: all das kommt bei beiden vor. Deshalb werden sie so häufig verwechselt.
Aber die Mechanismen sind unterschiedlich. Burnout entsteht durch chronische Überlastung, die die psychische Erholungsfähigkeit erschöpft. Die Perimenopause hingegen verändert die biologische Grundlage der Stressverarbeitung selbst. Sinkende Hormonspiegel beeinflussen die Cortisol-Regulation, die Schlafarchitektur und die Neurotransmitter-Balance direkt. Du wirst nicht erschöpft, weil du zu viel tust. Du wirst erschöpft, weil dein Körper Belastung nicht mehr so abpuffern kann wie mit 30.
Und hier liegt das eigentliche Problem: Beide Zustände schliessen sich nicht aus. In einer Querschnittsstudie mit Krankenpflegerinnen zeigte sich, dass menopausale Symptome signifikant mit emotionaler Erschöpfung assoziiert waren (Geukes et al., 2019). Die Hormonumstellung macht anfälliger für Burnout, und Burnout verschlimmert die hormonellen Symptome. Ein Teufelskreis, den niemand bricht, solange nur eine Seite behandelt wird.
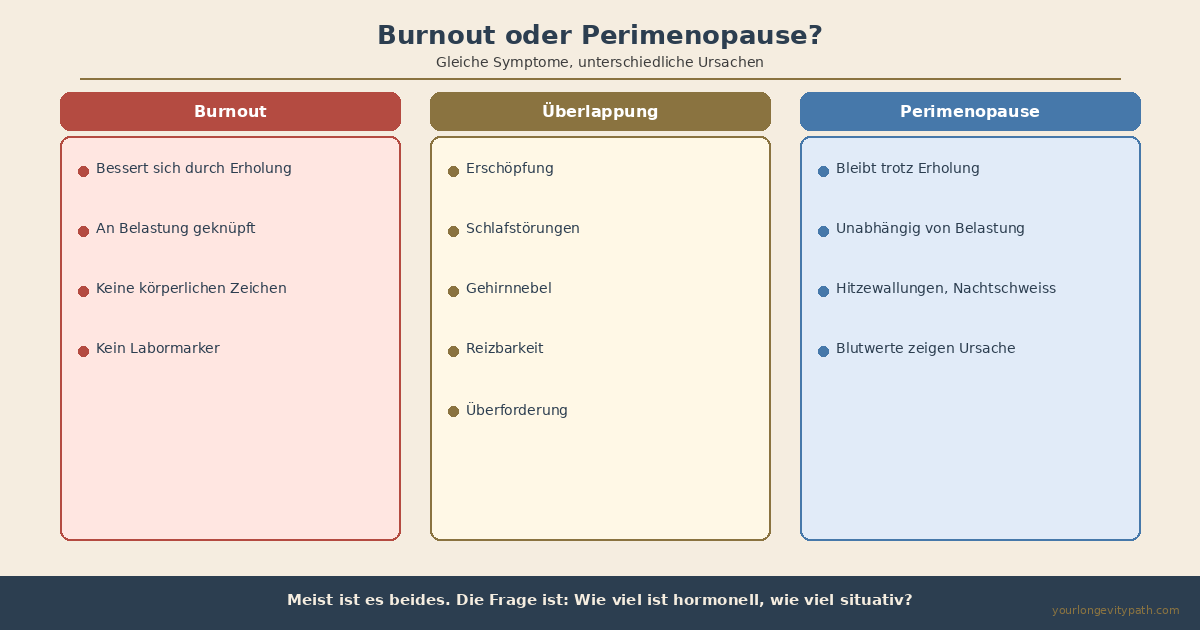 Abb. 1: Burnout und Perimenopause teilen fast identische Symptome. Der entscheidende Unterschied: Hormonelle Erschöpfung bessert sich nicht durch Erholung allein.
Abb. 1: Burnout und Perimenopause teilen fast identische Symptome. Der entscheidende Unterschied: Hormonelle Erschöpfung bessert sich nicht durch Erholung allein.
Was passiert mit der HPA-Achse in der Perimenopause?
Die HPA-Achse (Hypothalamus-Hypophysen-Nebennieren-Achse) ist das zentrale Stresssystem des Körpers. Sie reguliert, wie viel Cortisol ausgeschüttet wird, und sorgt dafür, dass die Stressreaktion nach einer Belastung wieder heruntergefahren wird. Östrogen spielt dabei eine Schlüsselrolle: Es hemmt die Überaktivierung der HPA-Achse und hält die Cortisol-Antwort im Gleichgewicht (Gordon et al., 2015).
Fällt Östrogen in der Perimenopause ab, verliert die HPA-Achse diesen Dämpfer. Die Cortisol-Reaktion wird empfindlicher, die Stressantwort intensiver, und die Rückkopplung (die den Cortisolspiegel nach einer Belastung wieder senkt) funktioniert schlechter. In einer Studie mit 30 perimenopausalen Frauen waren Östradiol-Schwankungen direkt mit erhöhten Cortisolspiegeln und negativer Stimmung assoziiert, besonders bei Frauen mit depressiver Vorgeschichte (Gordon et al., 2015).
Das bedeutet: Dieselbe Arbeitslast, dieselben familiären Anforderungen, die du mit 35 noch gut verkraftet hast, können mit 42 plötzlich überwältigend wirken. Nicht weil du schwächer geworden bist, sondern weil die hormonelle Grundlage deiner Stressresilienz sich verändert hat.
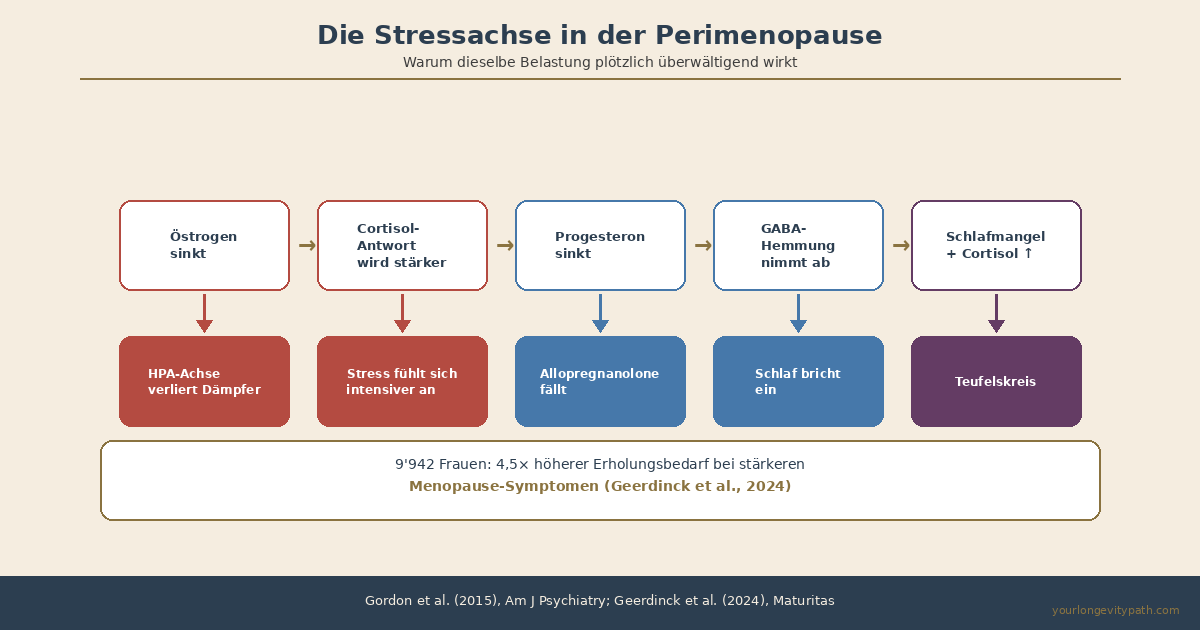 Abb. 2: Sinkende Östrogen- und Progesteronspiegel destabilisieren die HPA-Achse und die GABAerge Hemmung gleichzeitig. Die Folge ist ein Teufelskreis aus erhöhter Stressempfindlichkeit und Schlafstörungen (Gordon et al., 2015; Geerdinck et al., 2024).
Abb. 2: Sinkende Östrogen- und Progesteronspiegel destabilisieren die HPA-Achse und die GABAerge Hemmung gleichzeitig. Die Folge ist ein Teufelskreis aus erhöhter Stressempfindlichkeit und Schlafstörungen (Gordon et al., 2015; Geerdinck et al., 2024).
Warum schläfst du schlechter, obwohl du erschöpft bist?
Progesteron ist nicht nur ein Fortpflanzungshormon. Es wird im Gehirn zu Allopregnanolone umgewandelt, einem Neurosteroide, das die GABA-A-Rezeptoren moduliert. GABA ist der wichtigste hemmende Neurotransmitter im Gehirn: Er bremst neuronale Überaktivität und fördert Entspannung und Schlaf. Allopregnanolone wirkt an denselben Rezeptoren wie Benzodiazepine, nur natürlich (Gordon et al., 2015).
In der Perimenopause sinkt Progesteron oft noch vor Östrogen. Damit fällt Allopregnanolone, und die GABAerge Hemmung im Gehirn nimmt ab. Die Folge: Du bist ständig im Alarmzustand. Einschlafen wird schwerer, Durchschlafen wird brüchig, und die typischen 3-Uhr-Aufwacher, bei denen du mit rasendem Herz wach liegst, sind ein klassisches Zeichen.
Eine Meta-Analyse zeigte, dass Schlafstörungen bei postmenopausalen Frauen (wenn Progesteron am niedrigsten ist) bei über 50 % auftreten. Schlechter Schlaf ist dabei nicht nur ein Symptom, er verstärkt alles andere: Die Cortisolregulation leidet, die Stressempfindlichkeit steigt, die kognitive Leistung bricht ein. Wer schlecht schläft, wird nicht nur müde, sondern hormonell instabiler.
Wie unterscheidest du Burnout von hormoneller Erschöpfung?
Die Symptome überlappen stark, aber es gibt Unterschiede, die Klarheit schaffen können.
- Erholt sich die Erschöpfung durch Pause? Bei Burnout bringt ein echter Urlaub oder eine längere Auszeit spürbare Besserung. Bei hormoneller Erschöpfung bleibt die Müdigkeit unabhängig davon, wie viel du ruhst.
- Gibt es körperliche Begleitsymptome? Hitzewallungen, Nachtschweiss, Zyklusveränderungen und vaginale Trockenheit sind Perimenopause-Zeichen, die bei Burnout nicht auftreten.
- Seit wann besteht die Erschöpfung? Burnout baut sich über Monate bis Jahre auf und ist klar an Belastungssituationen geknüpft. Hormonelle Erschöpfung kann schleichend kommen, ohne dass sich an der äusseren Belastung etwas verändert hat.
- Was zeigen die Blutwerte? Burnout hinterlässt keine spezifischen Labormarker (obwohl Cortisol-Dysregulation auftreten kann). Hormonelle Ursachen zeigen sich über FSH, Östradiol, Progesteron, Schilddrüse (TSH, freies T3), Ferritin und Vitamin D. In meinem Artikel über Laborwerte in der Perimenopause findest du die vollständige Liste mit optimalen Bereichen.
Entscheidend ist: Die Frage ist nicht “Burnout oder Hormone?”, sondern “Wie viel von meiner Erschöpfung ist hormonell, und wie viel ist situativ?” Meistens ist es beides.
Ein weiterer Faktor, der oft übersehen wird: Frauen mit ADHS sind in der Perimenopause besonders betroffen. Östrogen unterstützt die Dopaminproduktion im präfrontalen Kortex, genau der Region, die bei ADHS ohnehin unterversorgt ist. Sinkt Östrogen, verschlechtert sich die Dopaminfunktion zusätzlich. In einer isländischen Kohortenstudie berichteten Frauen mit ADHS fast doppelt so häufig von schweren Perimenopause-Symptomen (Jakobsdóttir Smári et al., 2025). Diesem Zusammenhang widme ich einen eigenen Artikel.
Was hilft bei 41,2 % Erholungsbedarf nach der Arbeit?
In einer niederländischen Studie mit 9’942 peri- und postmenopausalen Frauen lag die Prävalenz eines hohen Erholungsbedarfs bei 41,2 %. Frauen, die bei der Arbeit Probleme durch menopausale Symptome erlebten, hatten die höchste Rate: 61,1 %. Und jeder 10-Punkte-Anstieg im Menopause-Symptom-Score erhöhte die Wahrscheinlichkeit für hohen Erholungsbedarf um das 4,5-Fache (Geerdinck et al., 2024).
Diese Zahlen zeigen: Die Erschöpfung ist nicht Einbildung und nicht Schwäche. Sie ist eine vorhersagbare Folge hormoneller Veränderungen, die fast jede zweite berufstätige Frau in dieser Lebensphase betrifft.
Was du konkret tun kannst:
Hormonellen Status abklären: Lass dir ein umfassendes Labor machen, das über die Routine hinausgeht. FSH, Östradiol und Progesteron allein reichen nicht. Ferritin, Schilddrüse (TSH, freies T3, TPO-AK), Vitamin D, Cortisol und Nüchterninsulin gehören dazu. Die vollständige Liste findest du in meinem Laborwerte-Artikel.
Schlafhygiene priorisieren: Nicht als Lifestyle-Tipp, sondern als hormonelle Notwendigkeit. Feste Schlafzeiten, kein blaues Licht ab 20 Uhr, kühles Schlafzimmer (18–19 °C). Progesteron spielt eine Schlüsselrolle, besprich mit deiner Ärztin, ob eine Unterstützung sinnvoll ist.
Stressachse stabilisieren: Die HPA-Achse braucht in der Perimenopause bewusstere Regulation. Atemübungen (6 Atemzüge pro Minute), regelmässige Bewegung (Krafttraining plus moderate Ausdauer) und Naturaufenthalte senken nachweislich Cortisol und stützen die Stressresilienz.
Belastung ehrlich überprüfen: Wenn die biologische Pufferkapazität sinkt, muss die äussere Belastung angepasst werden. Das ist kein Rückschritt, sondern die logische Konsequenz.
Zwei Ursachen, eine Erschöpfung
Erschöpfung in den Vierzigern hat selten nur eine Ursache. Die Perimenopause destabilisiert die Stressachse, den Schlaf und die Neurotransmitter-Balance. Gleichzeitig stehen viele Frauen in dieser Phase unter maximalem beruflichen und familiären Druck. Die beiden Faktoren verstärken sich gegenseitig, und solange nur einer behandelt wird, dreht sich der Kreislauf weiter.
Der erste Schritt ist, beide Seiten anzuschauen. Nicht entweder Burnout oder Hormone, sondern beides. Mit den richtigen Laborwerten, einem klaren Blick auf die Belastung und gezielten Massnahmen für Schlaf und Stressregulation lässt sich der Teufelskreis durchbrechen.
Wenn du wissen willst, wo du stehst und welche Stellschrauben bei dir den grössten Unterschied machen, dann ist das kostenlose Erstgespräch ein guter Ausgangspunkt.
Wissenschaftliche Quellen
- Gordon, J.L. et al. (2015). Ovarian Hormone Fluctuation, Neurosteroids and HPA Axis Dysregulation in Perimenopausal Depression: A Novel Heuristic Model. Am J Psychiatry, 172(3), 227–236. doi: 10.1176/appi.ajp.2014.14070918
- Geukes, M. et al. (2019). The relationship between menopausal symptoms and burnout. A cross-sectional study among nurses. BMC Women’s Health, 19, 148. doi: 10.1186/s12905-019-0847-6
- Geerdinck, H.A.M. et al. (2024). Need for recovery after work and associated risk factors in working menopausal women. Maturitas, 186, 108024. doi: 10.1016/j.maturitas.2024.108024
- Jakobsdóttir Smári, D. et al. (2025). Perimenopausal symptoms in women with and without ADHS: A population-based cohort study. European Psychiatry, 68(1), e56. doi: 10.1192/j.eurpsy.2025.2428
- Albert, K.M. et al. (2023). The role of the hypothalamic-pituitary-adrenal axis in depression across the female reproductive lifecycle. Front Behav Neurosci, 17, 1295921. doi: 10.3389/fnbeh.2023.1295921
- Weber, M.T. et al. (2021). Menopause and cognitive impairment: A narrative review of current knowledge. World J Psychiatry, 11(8), 412–428. doi: 10.5498/wjp.v11.i8.412
Wie unterscheide ich Burnout von Perimenopause?
Burnout bessert sich durch echte Erholung (Urlaub, Auszeit). Hormonelle Erschöpfung bleibt auch nach zehn Stunden Schlaf bestehen. Typische Perimenopause-Zeichen wie Hitzewallungen, Nachtschweiss und Zyklusveränderungen treten bei Burnout nicht auf. Blutwerte (Cortisol, FSH, Östradiol, Ferritin, Schilddrüse) können die Ursache klären.
Warum sind Frauen ab 40 anfälliger für Burnout?
In der Perimenopause sinken Östrogen und Progesteron, was die HPA-Achse (Stressachse) destabilisiert. Gleichzeitig fällt der Neurosteroidspiegel (Allopregnanolone), der normalerweise über GABA-Rezeptoren beruhigend wirkt. Die Folge: erhöhte Stressempfindlichkeit, schlechterer Schlaf und schnellere Erschöpfung.
Welche Blutwerte helfen, die Ursache der Erschöpfung zu klären?
Ein umfassendes Labor sollte FSH, Östradiol, Progesteron, TSH, freies T3, TPO-Antikörper, Ferritin, Vitamin D, Cortisol und Nüchterninsulin umfassen. Standardmässig werden oft nur FSH und Östradiol getestet, was nicht ausreicht, um hormonelle von situativer Erschöpfung zu unterscheiden.
Dieser Artikel dient ausschliesslich der Information und ersetzt keine ärztliche Beratung, Diagnose oder Behandlung. Bei gesundheitlichen Beschwerden wende dich bitte an eine qualifizierte medizinische Fachperson.