Hormone
Gehirnnebel, Erschöpfung, Darmprobleme: Warum die Perimenopause im Darm beginnt
28. April 2026 · Von Dr. B.J. Huber · 8 Min. Lesezeit
Du stehst in der Küche und weisst nicht mehr, was du holen wolltest. Der Name deiner Kollegin fällt dir nicht ein, obwohl du seit Jahren mit ihr arbeitest. Ab Nachmittag kannst du dich kaum noch konzentrieren, dein Kopf fühlt sich wattig und schwer an. Dazu kommen Blähungen, die du früher nicht hattest, und eine Müdigkeit, die auch nach acht Stunden Schlaf nicht weicht.
Die meisten Frauen um die 40 schieben das auf Stress, Schlafmangel oder darauf, dass sie einfach älter werden. Dein Arzt bestätigt: Blutwerte unauffällig, alles in Ordnung. Aber nichts ist in Ordnung. Was oft übersehen wird: Diese Symptomkonstellation (Gehirnnebel, Gedächtnislücken, Erschöpfung, Darmprobleme) hat eine gemeinsame Wurzel. Und die liegt tiefer, als die meisten vermuten.
- Das Estrobolom (östrogenverarbeitende Darmbakterien) verliert in der Perimenopause an Diversität, wodurch weniger Östrogen recycelt wird und der Hormonabfall sich verstärkt.
- 95 % des Serotonins werden im Darm synthetisiert. Sinkt die mikrobielle Vielfalt, leidet die Tryptophan-Serotonin-Achse, was Gehirnnebel und Stimmungstiefs erklärt.
- Die erste Humanstudie zum menopausalen “Gut Leak” zeigt: Die Darmpermeabilität steigt messbar von der Prä- zur Postmenopause (Vieira et al., 2020).
Warum beginnt die Perimenopause eigentlich im Darm?
Östrogen und Darmmikrobiom regulieren sich gegenseitig. Sinkt der Östrogenspiegel in der Perimenopause, verändert sich die Zusammensetzung der Darmflora: Lactobacillus und Bifidobacterium nehmen ab, entzündungsfördernde Keime wie Enterobacter nehmen zu. Gleichzeitig recycelt der Darm weniger Östrogen, was den Hormonabfall weiter beschleunigt.
Dieses Zusammenspiel erklärt, warum typische Perimenopause-Symptome oft nicht isoliert auftreten. Gehirnnebel, Erschöpfung und Verdauungsprobleme hängen über drei Mechanismen zusammen, die alle im Darm beginnen: das Estrobolom, die Darm-Hirn-Achse und eine steigende Darmpermeabilität.
Was ist das Estrobolom und warum verstärkt es den Östrogenabfall?
Das Estrobolom beschreibt die Gesamtheit der Darmbakterien, die das Enzym β-Glucuronidase produzieren. Dieses Enzym spielt eine zentrale Rolle im Östrogenkreislauf: Es spaltet konjugiertes (inaktives) Östrogen im Darm, sodass es in seiner aktiven Form über die Darmschleimhaut zurück ins Blut gelangt, ein Prozess, der als enterohepatischer Kreislauf bekannt ist (Baker et al., 2017).
In der Perimenopause gerät dieser Kreislauf unter Druck. Die Ovarien produzieren weniger Östrogen, was die mikrobielle Diversität im Darm verringert. Weniger diverse Bakterien bedeuten weniger β-Glucuronidase, also weniger Östrogenrecycling, was den Hormonabfall weiter verschärft. Eine Studie der Hispanic Community Health Study zeigte, dass postmenopausale Frauen eine signifikant niedrigere Häufigkeit von β-Glucuronidase-Genen aufwiesen als prämenopausale Frauen, und dass diese Veränderung mit ungünstigeren kardiometabolischen Profilen assoziiert war (Peters et al., 2022).
Das bedeutet: Der Darm ist nicht nur passiver Empfänger hormoneller Veränderungen, er verstärkt oder dämpft den Östrogenabfall aktiv mit. Wer die Perimenopause verstehen will, muss im Darm anfangen.
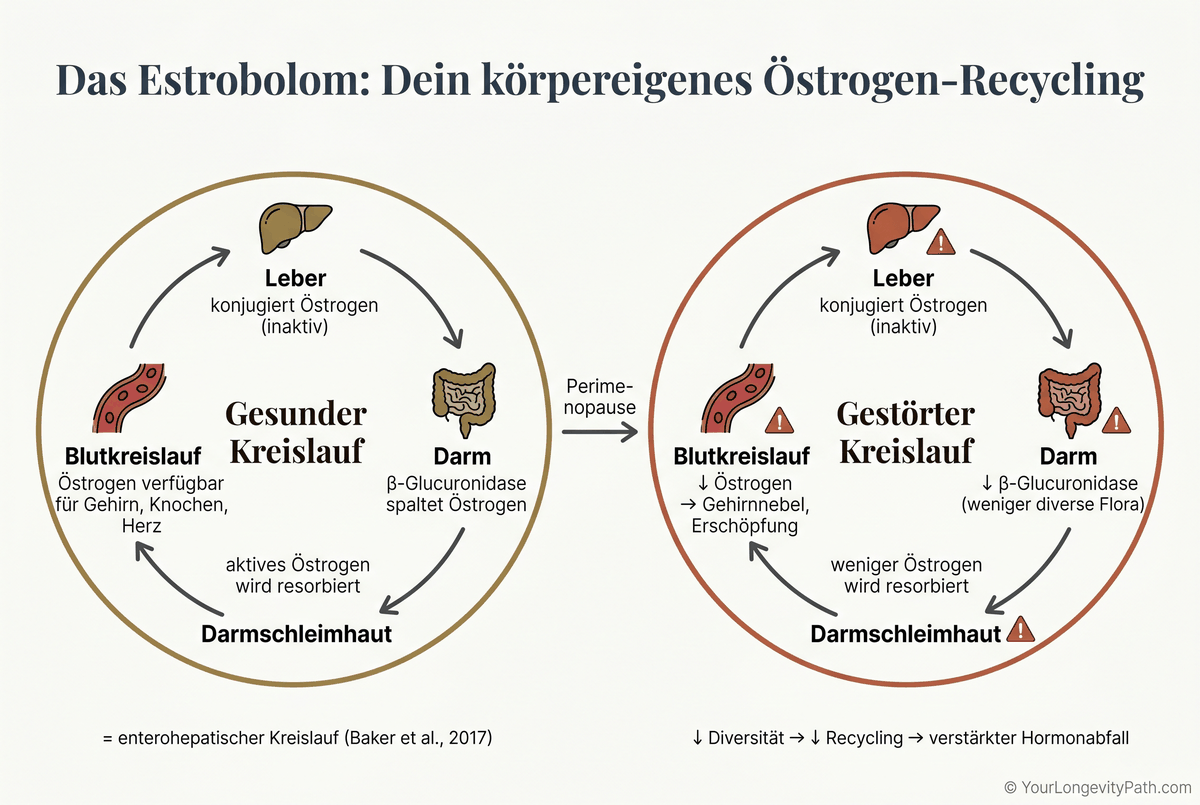 Abb. 1: Das Estrobolom recycelt Östrogen über den enterohepatischen Kreislauf. In der Perimenopause sinkt die mikrobielle Diversität, wodurch weniger β-Glucuronidase produziert wird und der Hormonabfall sich verstärkt (Baker et al., 2017; Peters et al., 2022).
Abb. 1: Das Estrobolom recycelt Östrogen über den enterohepatischen Kreislauf. In der Perimenopause sinkt die mikrobielle Diversität, wodurch weniger β-Glucuronidase produziert wird und der Hormonabfall sich verstärkt (Baker et al., 2017; Peters et al., 2022).
Wie hängen Darm-Hirn-Achse, Serotonin und Gehirnnebel zusammen?
Rund 95 % des körpereigenen Serotonins werden im Darm produziert, nicht im Gehirn. Sinkt in der Perimenopause die mikrobielle Vielfalt, verändert sich der Tryptophan-Stoffwechsel, was die Serotoninsynthese beeinträchtigt und Gehirnnebel, Stimmungsschwankungen und kognitive Einbussen begünstigt.
Die Darm-Hirn-Achse ist eine bidirektionale Kommunikationsroute zwischen enterischem Nervensystem und Zentralnervensystem, die über den Vagusnerv, Immunsignale und mikrobielle Metaboliten kommuniziert. In der Perimenopause wird diese Achse mehrfach gestört: Die Diversität des Mikrobioms sinkt, Lactobacillus und andere Serotonin-assoziierte Bakterien nehmen ab, und der Tryptophan-Stoffwechsel verschiebt sich in Richtung Kynurenin statt Serotonin (Chen et al., 2025).
Gleichzeitig fällt ein weiterer Schutzmechanismus weg: Östrogen moduliert direkt die Serotoninproduktion und die Tryptophanverfügbarkeit. Dazu kommt, dass das Gehirn Östrogen (insbesondere Östradiol) braucht, um Glukose in Energie umzuwandeln. Sinkt der Östrogenspiegel, erlebt das Gehirn einen messbaren Energieabfall, die Neuronen feuern langsamer. Wenn dann gleichzeitig Östrogen und mikrobielle Diversität sinken, entsteht ein Serotonin-Defizit, das sich klinisch als Watte im Kopf, Konzentrationsprobleme und emotionale Labilität äussert. Epperson und Kollegen (2011) zeigten, dass Serotonin eine zentrale Rolle für das verbale Arbeitsgedächtnis und die Emotionsverarbeitung in der Menopause spielt.
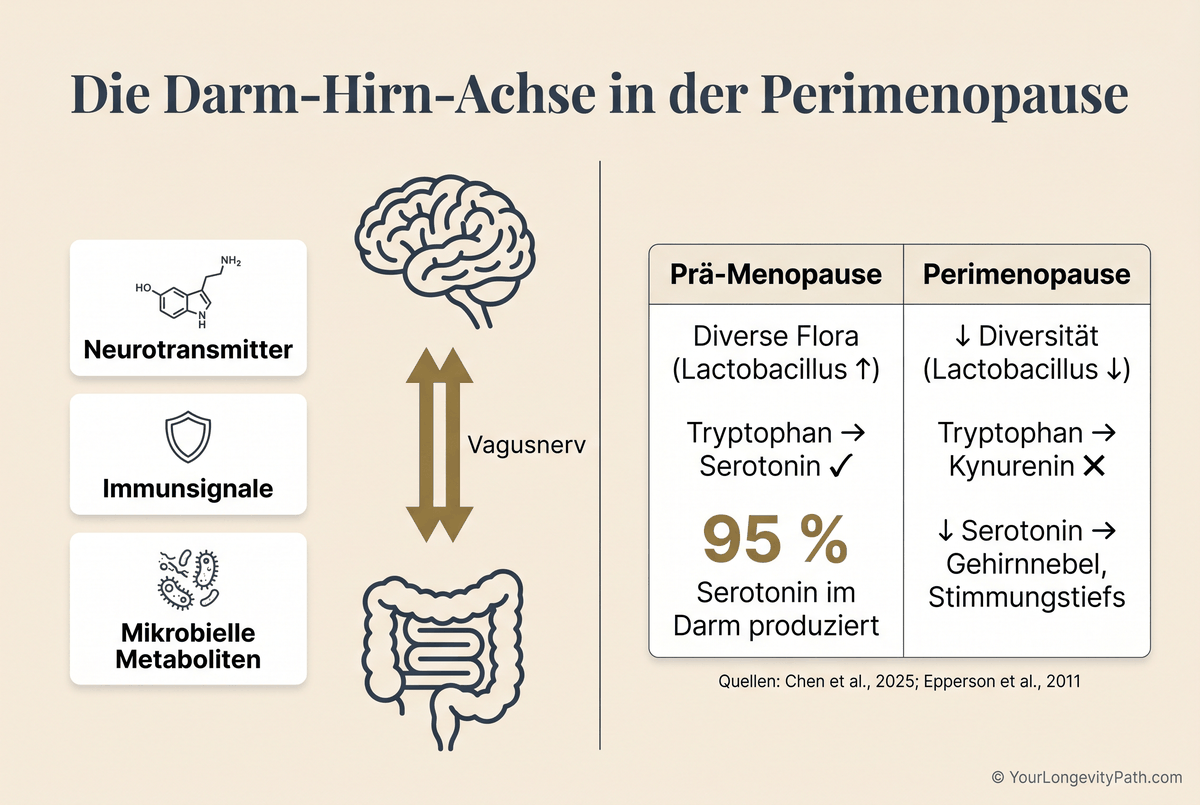 Abb. 2: 95 % des Serotonins werden im Darm produziert. In der Perimenopause verschiebt sich der Tryptophan-Stoffwechsel von Serotonin zu Kynurenin, was Gehirnnebel und Stimmungstiefs begünstigt (Chen et al., 2025; Epperson et al., 2011).
Abb. 2: 95 % des Serotonins werden im Darm produziert. In der Perimenopause verschiebt sich der Tryptophan-Stoffwechsel von Serotonin zu Kynurenin, was Gehirnnebel und Stimmungstiefs begünstigt (Chen et al., 2025; Epperson et al., 2011).
Warum fördert Östrogenmangel Neuroinflammation im Gehirn?
Sinkende Östrogenspiegel aktivieren Mikroglia im Gehirn, erhöhen proinflammatorische Zytokine (IL-1β, IL-6, TNF-α) und schwächen die Blut-Hirn-Schranke. Diese Neuroinflammation erklärt, warum 44 % der Frauen in der frühen Perimenopause über Vergesslichkeit berichten, verglichen mit 31 % vor der Perimenopause.
Östrogen ist ein natürlicher Entzündungshemmer im Gehirn. Es fördert einen antiinflammatorischen Phänotyp der Mikroglia (der hirneigenen Immunzellen) und hält proinflammatorische Zytokine in Schach (Vegeto et al., 2008). Fällt Östrogen weg, werden Mikroglia reaktiver. In einem Mausmodell zur Perimenopause zeigten sich nach Ovarektomie erhöhte Mikroglia-Aktivierung, besonders im Hippocampus, der für Gedächtnis und Lernen zentral ist (Neidert et al., 2023).
Dazu kommt eine strukturelle Komponente: Östrogen hält die Blut-Hirn-Schranke intakt. Nimmt es ab, steigt die Permeabilität, was neuroinflammatorische Prozesse verstärkt (Mosconi et al., 2021). In einer grossen Studie mit 16’065 Frauen zwischen 40 und 55 berichteten 44 % der Frauen in der frühen Perimenopause über Vergesslichkeit, verglichen mit 31 % der prämenopausalen Frauen (Weber et al., 2021).
Und hier schliesst sich der Kreis zum Darm: Steigende Darmpermeabilität (“Leaky Gut”) während der Perimenopause bedeutet, dass mehr bakterielle Endotoxine ins Blut gelangen, was systemische Entzündungen fördert, die wiederum die Neuroinflammation im Gehirn verstärken. Vieira und Kollegen (2020) lieferten die erste Humanstudie, die einen menopausalen Anstieg der Darmpermeabilität nachweist, und schlugen vor, dass sinkende Östrogenspiegel die Tight-Junction-Proteine im Darmepithel herunterregulieren.
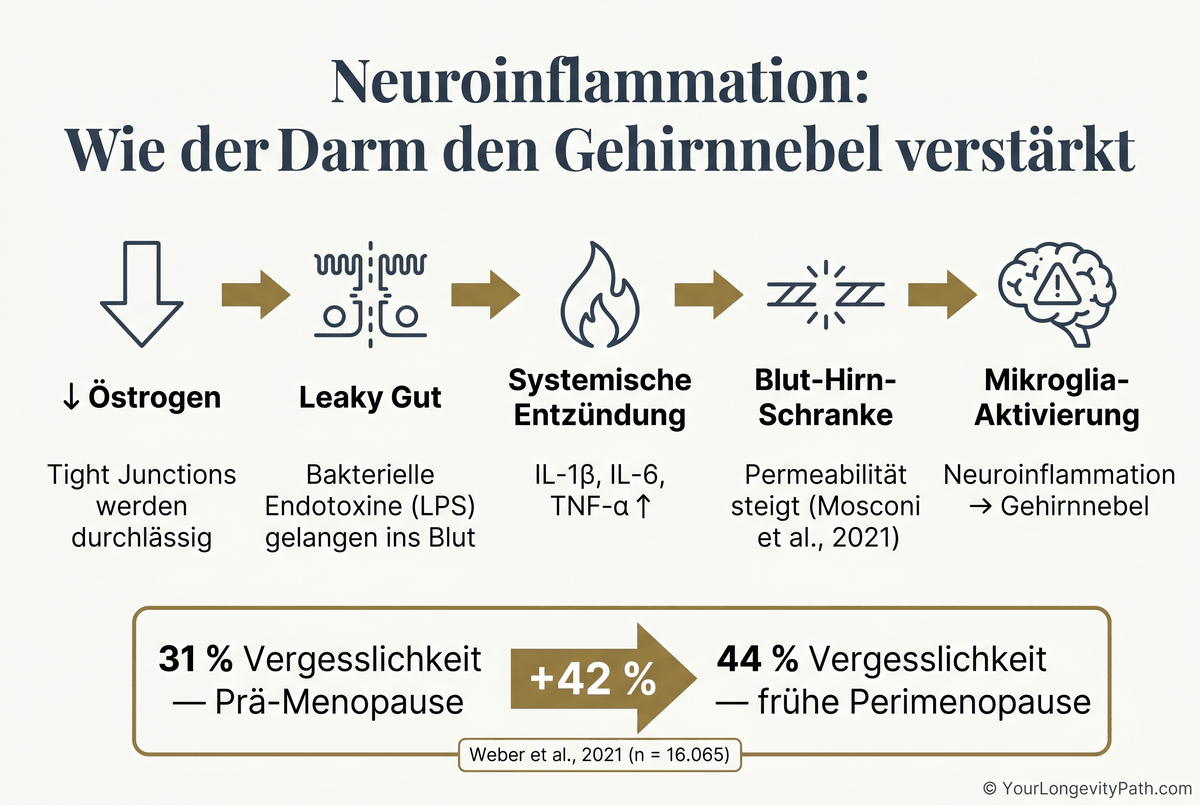 Abb. 3: Die Neuroinflammations-Kaskade: Von sinkendem Östrogen über Leaky Gut und LPS bis zur Mikroglia-Aktivierung im Gehirn. 44 % der Frauen in der frühen Perimenopause berichten über Vergesslichkeit (Weber et al., 2021; Mosconi et al., 2021).
Abb. 3: Die Neuroinflammations-Kaskade: Von sinkendem Östrogen über Leaky Gut und LPS bis zur Mikroglia-Aktivierung im Gehirn. 44 % der Frauen in der frühen Perimenopause berichten über Vergesslichkeit (Weber et al., 2021; Mosconi et al., 2021).
Was kannst du konkret für deinen Darm in der Perimenopause tun?
Gezielte Ernährung, präbiotische Ballaststoffe und die Reduktion entzündungsfördernder Lebensmittel können die mikrobielle Diversität stabilisieren und den Östrogenkreislauf über das Estrobolom unterstützen. Regelmässige Bewegung und gezielte Stressreduktion wirken zusätzlich positiv auf die Darm-Hirn-Achse und die Neuroinflammation.
Mikrobielle Diversität fördern: Fermentierte Lebensmittel (Sauerkraut, Kimchi, Kefir, Miso) liefern lebende Bakterienkulturen. Präbiotische Ballaststoffe füttern die vorhandenen Darmbakterien. Ziel ist nicht ein einzelnes Superfood, sondern eine möglichst vielfältige Ernährung. Besonders wertvoll für das Estrobolom sind Kreuzblütler (Brokkoli, Blumenkohl) und Leinsamen.
Entzündungsfördernde Lebensmittel reduzieren: Hochverarbeitete Lebensmittel, Zucker und Alkohol fördern entzündungsfördernde Keime und können die Darmpermeabilität erhöhen. In der Perimenopause, wo die Darmbarriere ohnehin vulnerabler wird, ist das besonders relevant.
Omega-3-Fettsäuren: EPA und DHA aus fettem Fisch oder Algenöl wirken antiinflammatorisch und unterstützen sowohl die Darmbarriere als auch die Neuroinflammations-Kontrolle.
Bewegung: Moderate körperliche Aktivität steigert nachweislich die mikrobielle Diversität und unterstützt die Darm-Hirn-Achse. 150 Minuten pro Woche sind ein guter Richtwert.
Schlaf: Im Tiefschlaf aktiviert das Gehirn sein glymphatisches System: eine Art Reinigungsmechanismus, der entzündliche Toxine und Stoffwechselabfälle ausspült (Xie et al., 2013). Schlechter Schlaf hält die Mikroglia im Alarmzustand und verstärkt den Gehirnnebel direkt. 7–8 Stunden erholsamer Schlaf gehören zu den unterschätztesten Hebeln in der Perimenopause.
Stressregulation: Chronischer Stress schädigt über die HPA-Achse direkt die Darmpermeabilität. Atemtechniken, Naturaufenthalte und ein stabiler Schlafrhythmus wirken hier unterstützend und adressieren gleichzeitig die Neuroinflammation.
Drei Hebel, die zusammenwirken
Gehirnnebel in der Perimenopause ist kein isoliertes Symptom. Er entsteht, wo drei Systeme gleichzeitig ins Wanken geraten: der Östrogenkreislauf über das Estrobolom, die Serotoninsynthese über die Darm-Hirn-Achse und die Entzündungskontrolle über Mikroglia und Darmbarriere. Alle drei beginnen im Darm.
Diese ersten Schritte kannst du sofort umsetzen. Wenn du aber wissen willst, welche Hebel bei DIR den grössten Unterschied machen (Laborwerte, Mikrobiom-Profil, individuelle Strategie), dann lohnt sich ein systematischer Blick. Genau das machen wir im kostenlosen Erstgespräch.
Wissenschaftliche Quellen
- Baker, J.M. et al. (2017). Estrogen–gut microbiome axis: Physiological and clinical implications. Maturitas, 103, 45–53. doi: 10.1016/j.maturitas.2017.06.025
- Peters, B.A. et al. (2022). Menopause Is Associated with an Altered Gut Microbiome and Estrobolome, with Implications for Adverse Cardiometabolic Risk. mSystems, 7(3), e00273-22. doi: 10.1128/msystems.00273-22
- Vegeto, E. et al. (2008). Estrogen anti-inflammatory activity in brain: a therapeutic opportunity for menopause and neurodegenerative diseases. Front Neuroendocrinol, 29(4), 507–519. doi: 10.1016/j.yfrne.2008.04.001
- Mosconi, L. et al. (2021). Menopause impacts human brain structure, connectivity, energy metabolism, and amyloid-beta deposition. Sci Rep, 11, 10867. doi: 10.1038/s41598-021-90084-y
- Neidert, L.E. et al. (2023). Hippocampal glial inflammatory markers are differentially altered in a novel mouse model of perimenopausal cerebral amyloid angiopathy. Front Aging Neurosci, 15, 1280218. doi: 10.3389/fnagi.2023.1280218
- Vieira, A.T. et al. (2020). Gut permeability, inflammation, and bone density across the menopause transition. JCI Insight, 5(3), e134092. doi: 10.1172/jci.insight.134092
- Epperson, C.N. et al. (2011). Interactive effects of estrogen and serotonin on brain activation during working memory and affective processing in menopausal women. Psychoneuroendocrinology, 37(3), 372–382. doi: 10.1016/j.psyneuen.2011.07.007
- Weber, M.T. et al. (2021). Menopause and cognitive impairment: A narrative review of current knowledge. World J Psychiatry, 11(8), 412–428. doi: 10.5498/wjp.v11.i8.412
- Chen, Y. et al. (2025). Mechanism of Microbiota-Gut-Brain in Perimenopausal Depression: An Inflammatory Perspective. Front Endocrinol. doi: 10.3389/fendo.2025
- Li, Y. et al. (2025). Gut microbiota has the potential to improve health of menopausal women by regulating estrogen. Front Endocrinol, 16, 1562332. doi: 10.3389/fendo.2025.1562332
- Xie, L. et al. (2013). Sleep drives metabolite clearance from the adult brain. Science, 342(6156), 373–377. doi: 10.1126/science.1241224
Was verursacht Gehirnnebel in der Perimenopause?
Gehirnnebel in der Perimenopause entsteht durch drei zusammenhängende Mechanismen: ein gestörtes Estrobolom im Darm (weniger Östrogenrecycling), Neuroinflammation durch fehlenden Östrogenschutz im Gehirn, und eine beeinträchtigte Serotoninsynthese über die Darm-Hirn-Achse.
Was ist das Estrobolom und warum ist es in den Wechseljahren wichtig?
Das Estrobolom ist die Gesamtheit der Darmbakterien, die das Enzym β-Glucuronidase produzieren. Dieses Enzym reaktiviert Östrogen im Darm, sodass es zurück in den Blutkreislauf gelangt. In der Perimenopause nimmt die mikrobielle Diversität ab, wodurch weniger Östrogen recycelt wird, ein Teufelskreis.
Welche Rolle spielt der Darm bei Erschöpfung in den Wechseljahren?
95 % des Serotonins werden im Darm produziert. In der Perimenopause sinkt die Diversität des Mikrobioms, was die Tryptophan-Serotonin-Synthese stört. Gleichzeitig steigt die Darmpermeabilität, was Entzündungen fördert und die Erschöpfung verstärkt.
Dieser Artikel dient ausschliesslich der Information und ersetzt keine ärztliche Beratung, Diagnose oder Behandlung. Bei gesundheitlichen Beschwerden wende dich bitte an eine qualifizierte medizinische Fachperson.